Лечение миеломы. Химиотерапия
В настоящее время достигнуты колоссальные успехи в лечении множественной миеломы, благодаря чему стало возможным достижение длительной ремиссии заболевания.
Множественная миелома – заболевание с волнообразным течением. На фоне лечения достигается ремиссия, затем ее сменяет рецидив, и вновь возобновляется противоопухолевая терапия.
Наличие симптоматической множественной миеломы является показанием для начала противоопухолевого лечения. Если же у пациента установлен диагноз «тлеющая миелома» (состояние, когда в крови или моче определяется патологический белок, и есть повышенное количество плазматических клеток в костном мозге, но нет симптомов болезни), то следует избрать наблюдательную тактику. Пациенты с тлеющей миеломой должны регулярно проходить обследование. В случае трансформации тлеющей миеломы в симптоматическую следует начинать лечение.
«Цель лечения миеломы – редукция (уменьшение) опухолевой массы, устранение симптомов болезни, улучшение продолжительности и качества жизни.»
До начала терапии врач обсудит с вами важные аспекты лечения:
- для чего требуется химиотерапия;
- как часто она будет проводиться;
- какие возможны побочные эффекты лечения;
- как следует себя вести во время курса химиотерапии.
Пациенты получают противоопухолевую терапию (по определенной схеме) и сопроводительную (симптоматическую) для коррекции осложнений.
Химиотерапия состоит из нескольких курсов. При множественной миеломе никогда не проводится 1-2 курса терапии, лечение миеломы – процесс длительный. Курс длится определенное количество дней, в которые по схеме назначаются препараты. Схемы терапии имеют свои названия, как правило, по первым буквам наименований препаратов, включенных в данную схему. Они разработаны экспертами в области множественной миеломы. Универсальность схем при соблюдении протокола терапии позволяют лечить это заболевание одинаково в различных странах мира. После каждого курса есть перерыв в лечении. Длительность перерыва также регламентирована протоколом терапии. Затем проводится следующий курс.
«Пути введения препаратов различны – одни препараты вводятся внутривенно, другие – подкожно, или же принимаются внутрь.»
Схемы для лечения множественной миеломы состоят из нескольких препаратов разных классов. Выбор конкретной схемы лечения зависит от того, является ли пациент кандидатом на трансплантацию. Учитывается возраст, состояние пациента, наличие сопутствующих заболеваний.
Рассмотрим тактику терапии больного, являющимся кандидатом на ауто-трансплантацию.
Если пациент моложе 65 лет, без тяжелой сопутствующей патологии, ему назначаются курсы специфической терапии. После 2-3 курсов оценивается противоопухолевый ответ. Если ответ на лечение достигнут, это означает, что опухоль химиочувствительна. Лечение продолжается по той же схеме. После 4-6-8 курсов (в зависимости от конкретной клинической ситуации) пациенту проводится следующий этап – мобилизация стволовых клеток крови для последующей ауто-ТГСК. Есть различные схемы мобилизации клеток. Целью процедуры мобилизации является получение адекватного количества гемопоэтических стволовых клеток для дальнейшей трансплантации. При возможности, заготавливается количество клеток, необходимое для двух трансплантаций. При множественной миеломе проводится как однократная, так и тандемная трансплантация. Тандемная ауто-ТГСК – это исходно запланированная вторая трансплантация, выполненная в течение 6 месяцев от момента проведения первой трансплантации. После процедуры мобилизации клеток наступает этап высокодозной химиотерапии с ауто-ТГСК. Пациенту в течение 2 дней вводятся большие дозы химиопрепарата – этот этап называется предтрансплантационное кондиционирование. Затем производится введение ранее собранных клеток через центральный венозный катетер в крупную вену – этап трансплантации. Через 2-4 недели перелитые клетки начинают «работать» – то есть, вырабатывать новые клетки крови. После ауто-ТГСК в контрольные сроки (как правило, на 100 день после трансплантации) проводится оценка противоопухолевого ответа с последующим принятием решения о дальнейшей тактике. Пациенту рекомендуется либо проведение второй ауто-ТГСК, либо поддерживающей терапии, либо динамическое наблюдение. Это решение принимается врачами в зависимости от конкретной клинической ситуации. По завершении всей программы лечения за больным устанавливается динамическое наблюдение – то есть, он регулярно обследуется. Динамическое наблюдение может длиться 3 месяца, а может – более 10 лет.
Если болезнь возвращается (рецидив заболевания), вновь назначается противоопухолевое лечение. Схема противорецидивной терапии избирается врачом в зависимости от разных факторов. Так, если рецидив случился в первые 6 месяцев по окончании лечения, следует включить в терапию препараты, не применявшиеся ранее. Если рецидив возник через 3 года после лечения, вполне возможно проведение реиндуции, то есть применение той же схемы, которой больного лечили в первый раз. Оценка ответа также проводится после каждых 2-3 курсов терапии. Длительность терапии рецидива варьирует в зависимости от схемы лечения.
Нужно понимать, что трансплантация аутологичных гемопоэтических стволовых клеток не является терапией, излечивающей больного множественной миеломой. К сожалению, на данном этапе развития медицины нет препарата или процедуры, которая бы вылечила это заболевание. Однако проведение ауто-ТГСК способствует улучшению показателей выживаемости пациентов, в ряде случаев приводя к ремиссии, которая длится годами.
Если пациент пожилого возраста, или же у него есть тяжелые сопутствующие заболевания, высокодозное лечение с трансплантацией в схему терапии не включается. Главное – не навредить пациенту. Переносимость лечения является важной проблемой при терапии пожилых и ослабленных больных. Выбирая схему терапии для пациента, врач учитывает возраст, состояние больного, степень астенизации. Астенизация – это наличие или сочетание таких признаков, как слабость, потеря массы тела, низкая физическая активность. В соответствии с возрастом редуцируются (уменьшаются) и дозы препаратов. Длительность лечения зависит от его эффективности, переносимости. После 9 курсов химиотерапии при достижении эффекта возможно остановить лечение. Если глубокий противоопухолевый ответ не достигнут, больной может быть переведен на другие схемы терапии.
Для того чтобы установить эффективность проводимого лечения, необходимо проходить регулярные обследования (после каждых 2-3 курсов терапии). Требуется проведение иммунохимии крови и мочи (для того, чтобы понять, насколько уменьшился патологический белок в крови и моче), иногда – исследование костного мозга и проведение КТ для оценки размеров плазмоцитом.
Признаки того, что лечение эффективно: снижение парапротеина в крови/моче, снижение количества плазматических клеток в костном мозге, уменьшение размеров плазмоцитом, улучшение общего самочувствия, уменьшения болей в костях.
Побочные эффекты лечения
Химиотерапевтические препараты вызывают побочные эффекты, из-за которых ваше самочувствие может ухудшиться. Это происходит потому, что противоопухолевые лекарственные средства воздействуют не только на опухолевые, но и на здоровые клетки организма. По окончании лечения большинство побочных эффектов, как правило, прекращается. Разные препараты характеризуются различными побочными эффектами. У одних пациентов наблюдаются весьма незначительные реакции организма на лечение, в то время как у других больных на введение тех же препаратов возникают сильнейшие побочные эффекты, требующие иногда и отмены препарата. Одновременно все побочные эффекты не возникают.
Перечислим часто встречаемые побочные эффекты.
Инфекция
При множественной миеломе изначально снижено количество нормальных иммуноглобулинов, то есть, у пациента отмечается иммунодефицит. В результате химиотерапии может понизиться количество лейкоцитов в крови. Такое состояние, называемое нейтропенией, приводит к увеличению риска инфекций. Наличие инфекции требует назначения антибактериальных средств, иногда приводит к прерыванию курса терапии или же к удлинению перерыва после курса. Как правило, за время межкурсового интервала количество лейкоцитов восстанавливается до нормальных значений.
Анемия
Анемия часто наблюдается в дебюте заболевания. Кроме того, в результате химиотерапии может снизиться количество эритроцитов, анемия усугубляется. Могут появиться анемические жалобы: головокружение, одышка, учащение сердцебиения, выраженная слабость. При значимом снижении гемоглобина проводятся заместительные трансфузии эритроцитной массы.
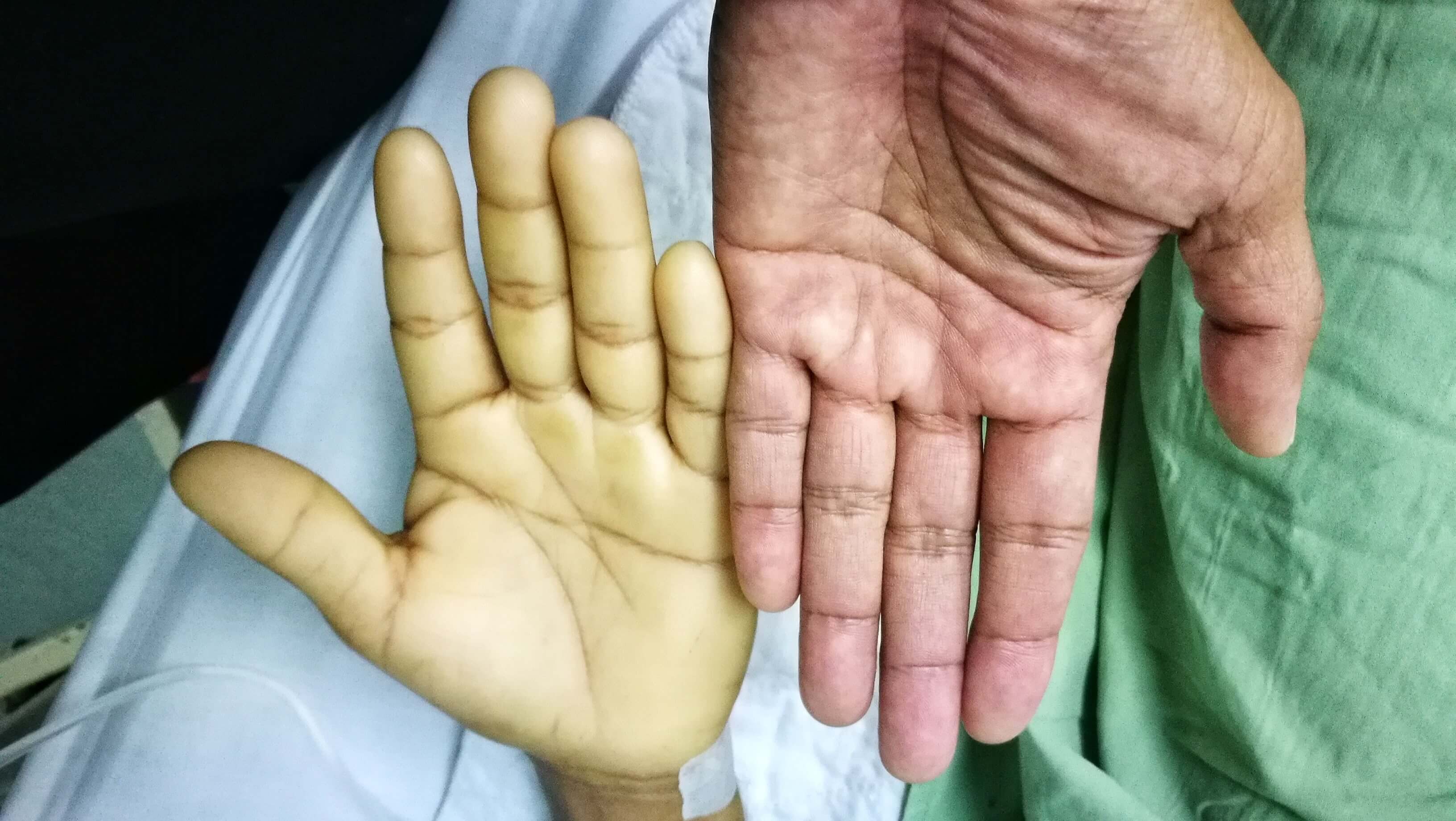
Повышенная кровоточивость
В результате химиотерапии в крови может понизиться количество тромбоцитов, отвечающих за свертывание крови: могут быть носовые кровотечения, кровоточивость десен, гематомы в местах инъекций, сыпь на коже и слизистых.
Тошнота или рвота
Химиотерапевтические препараты, особенно в высоких дозах, вызывают тошноту или рвоту. Поэтому параллельно с высокодозной химиотерапией назначаются противорвотные препараты.
Запоры или диарея
Находясь на курсе химиотерапии, следует придерживаться диеты, исключить сырые овощи и фрукты, молочные продукты. Воздействие препаратов на слизистую ЖКТ бывает достаточно агрессивным, поэтому соблюдение диетических рекомендаций крайне важно. Не принимайте самостоятельно препараты с противодиарейным действием, вы можете себе навредить. Очень важно следовать предписаниям врача.
Периферическая полинейропатия
Данное осложнение часто наблюдается при лечении препаратами, использующиеся в терапии первой линии множественной миеломы. При этом осложнении наблюдаются онемение, чувство жжения, покалывания в стопах, голенях, иногда – кистях. При тяжелой полинейропатии наблюдается болевой синдром в конечностях. Всегда говорите врачу о новых ощущениях, своевременное выявление полинейропатии позволит модифицировать режим дозирования и кратность введения препарата. В ряде случаев может потребоваться полная отмена препарата и переход на другие схемы лечения.
Тромботические осложнения
При лечении иммуномодулирующими препаратами часто встречаются тромботические осложнения (тромбоз глубоких вен, тромбоэмболия легочной артерии). Терапия некоторыми препаратами требует обязательной лекарственной профилактики тромбозов. Перед назначением препарата врач оценивает возможный риск тромбозов у пациента и затем назначает препарат для профилактики этого серьезного осложнения.
Болезненные ощущения в полости рта
Стоматит возникает в связи с активизацией бактерий во рту на фоне сниженного количества лейкоцитов крови. Дискомфорт и боли во рту обусловлены появлением эрозий и язвочек. Повышенная травматизация десен при чистке зубов может усугубить ситуацию. Поэтому необходимо чистить зубы мягкой щеткой, а также полоскать полость рта растворами антисептиков несколько раз в день и после каждого приема пищи.
Потеря аппетита, изменение вкусовых ощущений
На фоне химиотерапии часто отсутствует аппетит. Кроме того, в связи с воспалением полости рта могут временно меняться вкусовые ощущения, пища кажется безвкусной. Часто пациенты худеют, что неблагоприятно сказывается на всем процессе лечения, особенно если у пациента изначально был дефицит массы тела. Существуют специальные коктейли с высоким содержанием белков и витаминов, разработанные для ослабленных больных, находящихся на химиотерапии.
Выпадение волос (алопеция)
Как правило, обычный курс химиотерапии, который применяется для лечения миеломы, не провоцирует выпадение волос. Но высокодозное лечение с последующей ауто-ТГСК всегда приводит к алопеции, так как погибают не только опухолевые клетки, но и все быстро делящиеся клетки, волосяные фолликулы. Выпадение волос может наблюдаться как на голове, так и на других участках тела. Как правило, выпадение волос начинается через 1-2 недели после начала химиотерапии, но может наблюдаться и раньше. Не волнуйтесь, это временный процесс, волосы отрастут вновь.

Источники
- Алгоритмы диагностики и протоколы лечения заболеваний системы крови Менделеева Л.П. и др. в кн. под ред. В.Г.Савченко, Москва,2018г Т2, с.407-496
- Российские клинические рекомендации по диагностике и лечению лимфопролиферативных заболеваний под ред. И.В.Поддубной, В.Г.Савченко, Москва,2018г, с.213-217
- Национальные клинические рекомендации по диагностике и лечению множественной миеломы Менделеева Л.П., Вотякова О.М., Покровская О.С. и др. Гематология и трансфузиология. Москва, 2016. Т. 61. № 1-S2. С. 1-24.
MAT-RU-2000605-2.0-06/2022


